Mantellrakuline lümfoom (MCL) on haruldane mitte-Hodgkini lümfoomi tüüp (NHL), mis tekib B-lümfotsüütides - valgete vereliblede tüübis, mis aitab võidelda nakkuse vastu. MCL mõjutab tavaliselt lümfisõlmi ja võib hõlmata ka teisi organeid. Enamikul MCL-iga inimestel on haiguse agressiivne vorm, mis nõuab kiiret ravi. Intensiivravi saavad kandidaadid saavutada remissioone, mis kestavad kuni 7 kuni 10 aastat või isegi kauem. Nii vastdiagnoositud kui ka ägenenud MCL-i jaoks on üha rohkem ravivõimalusi. Väikesel inimrühmal on palju leebem MCL-i vorm, mis ei pruugi vajada kohest ravi ja võib olla aastaid stabiilne.
Sümptomid
MCL-i sümptomid on sarnased paljude teiste mitte-Hodgkini lümfoomi tüüpidega ja võivad hõlmata ühte või mitut järgmistest:
- Valutu, paistes lümfisõlmed
- Palavik ja öine higistamine
- Tahtmatu kaalulangus
- Kõhulahtisus, iiveldus / oksendamine, kõhuvalu või ebamugavustunne
MCL-i kõige sagedasem sümptom on üks või mitu valutut turset lümfisõlme. Võimalik on ka öine higistamine, palavik ja tahtmatu kaalulangus, kuni kolmandikul diagnoositud patsientidest on sellised sümptomid.
Suurenenud lümfisõlmed võivad olla naha pinna all piisavalt lähedal, et neid oleks kätega tunda. Kuid need võivad olla ka keha sees sügavamal. Harvemini areneb MCL väljaspool lümfisõlmi, sel juhul on kõige tavalisem koht seedetraktis. Kui MCL mõjutab mao või soolte, võib see põhjustada selliseid sümptomeid nagu kõhulahtisus ja kõhuvalu.
Vähem agressiivsete MCL-i vormide korral pole inimestel sageli lümfisõlmede suurenemist ja selle asemel on suurenenud põrn. See ei pruugi põhjustada mingeid sümptomeid või võib põhjustada vasaku ülakõhu täiskõhutunnet või valu, mis võib levida vasakule õlale. See täiskõhutunne võib olla mõnevõrra püsiv või märgata seda pärast vaid väikese koguse toidu söömist. Teine suurenenud põrna mõiste on splenomegaalia.
Põhjused
Nagu paljud vähivormid, pole ka MCL-i täpne põhjus teada, kuid teadlased kahtlustavad, et teatud geneetilised ja keskkonnategurid võivad olla olulised. MCL mõjutab enamasti vanemaid täiskasvanuid ja on tavaline, et MCL-iga diagnoositud isikud on 50ndate lõpus või 60ndate alguses kuni keskel. Mehi mõjutab see sagedamini kui naisi, kuid selle mustri põhjused pole teada.
Pahaloomulised kasvajad arenevad koos geneetilise koodi muutuste või DNA mutatsioonidega. Enamikul MCL-iga inimestel on tekkinud spetsiifiline geneetiline anomaalia, mille puhul on toimunud geneetilise materjali vahetus kahe kromosoomi vahel: 11. ja 14. kromosoom. Seda vahetust nimetatakse kromosoomi translokatsiooniks ja seda konkreetset translokatsiooni kirjutatakse teaduslikult kui t (11; 14 ) (q13; q32). Kui see translokatsioon toimub B-lümfotsüütides, võib see aidata kaasa nii MCL-i kui ka teiste B-rakkude pahaloomuliste kasvajate tekkele.
Muud vihjed põhjuste kohta võivad olla seotud MCL-rakkude päritoluga. MCL-i "mantel" viitas algselt rakkude asukohale, mida arvati kunagi olevat seotud pahaloomulise kasvajaga. Tundus, et MCL arenes lümfisõlme osast, mida nimetatakse manteltsooniks - rakkude piirkonnaks, mis ümbritseb ja ümbritseb teist struktuuri, idupoolset keskust.
Diagnoos
MCL-i diagnoos, nagu muud tüüpi lümfoom, sõltub sageli vihjetest, mis ilmnevad põhjaliku kliinilise hindamise käigus. Võib tuvastada teatud sümptomeid ja füüsilisi leide ning mitte-Hodgkini lümfoomi (NHL) spetsiifilise tüübi ja alatüübi kinnitamiseks, haiguse ulatuse kindlaksmääramiseks ja kõige sobivama ravi määramiseks kasutatakse mitmesuguseid spetsialiseeritud katseid.
Füüsilisel läbivaatusel võib arst turse tuvastamiseks tunda teatud piirkondade lümfisõlmi. Eksam hõlmab ka kõhupiirkonna puudutamist roidepiirkonna all, et proovida tuvastada paistes elundeid (maks, põrn) ja ebanormaalset vedeliku kogunemist, mis võib olla seotud lümfisüsteemi haigusega.
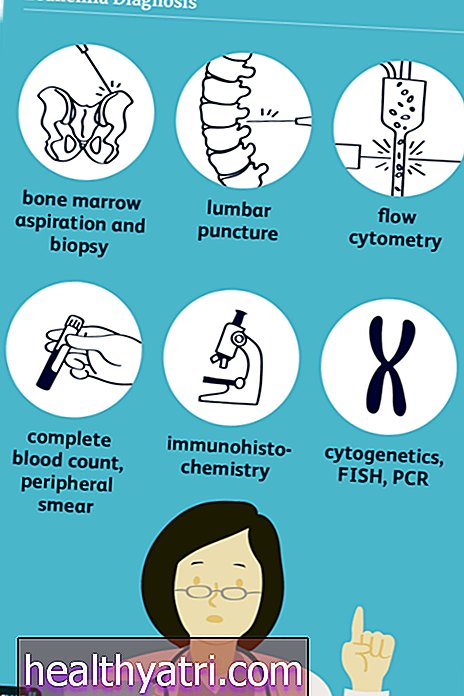
Mantelrakulise lümfoomi töötlemise osana on vereanalüüsid, biopsiad, pildistamise testid, luuüdi uuring, endoskoopia ja / või kolonoskoopia, tserebrospinaalvedeliku (CSF) analüüs ja / või muud testid.
Biopsia
Selle mikroskoopilise välimuse uurimiseks ja kahtlase raku erinevate testide tegemiseks võetakse kaasatud koe proov või biopsia. Sageli tehakse lümfisõlmede biopsia või mõnel juhul eemaldatakse ja uuritakse tervet laienenud lümfisõlme, mille kahtlus on vähkkasvaja. Mõnel juhul ei pruugi kahtlastele saitidele väljastpoolt kergesti juurde pääseda ning sügaval kõhus või vaagnas olevate proovide saamiseks võib osutuda vajalikuks laparoskoopia või laparotoomiaoperatsioon.
Biopsiakoe abil viiakse läbi spetsiaalsed testid, mis aitavad määrata pahaloomulise kasvaja spetsiifilist päritolu rakutüüpi. MCL on B-rakuline lümfoom ja MCL-rakud toodavad iseloomulikke valke (CD5, CD19, CD20 ja CD22). Kromosoomi (11; 14) translokatsiooni esinemise tuvastamiseks pahaloomulistes lümfotsüütides ja tsükliin D1 valgus tehakse sageli muid uuringuid. Siiski võivad muud uuringud, näiteks TP53 mutatsiooni olemasolu testimine, mõjutada parima ravi otsustamist.
Pildistamine
Vaja võib olla mis tahes arvu pildistamisuuringuid, sealhulgas röntgenpildistamine, kompuutertomograafia (CT) skaneerimine, magnetresonantstomograafia (MRI), positronemissioontomograafia (PET) ja / või muud uuringud. KT-uuringuid võib teha kaela, rindkere, kõhu ja vaagna vaatamiseks, et aidata tuvastada teatud elunditesse levinud lümfisõlmede haiguse suurenemist. Magnetresonantstomograafiat võib kasutada aju ja seljaaju mis tahes haiguste tuvastamiseks. Muud pildistamisvormid, näiteks FDG-PET, võivad anda olulist teavet haiguse ja selle ulatuse kohta.
Luuüdi uuring
Luuüdi uuring koosneb tegelikult kahest eraldi, kuid tavaliselt samaaegselt tehtavast testist: luuüdi püüdlusest luuüdi vedeliku leidmiseks ja luuüdi biopsiast tahke osa jaoks. Luuüdist saadud vererakkude testid võivad aidata kindlaks teha, kas MCL hõlmab luuüdi üldse.
Tserebrospinaalvedeliku analüüs
Mõnikord soovitatakse tserebrospinaalvedeliku analüüsi abil leida kõrvalekaldeid, mis viitavad vähi levikule ajusse ja seljaajusse. See vedelik saadakse analüüsimiseks nimme punktsioonina tuntud protseduuriga.
Osa MCL-i töötlemisest on diagnoosi kindlakstegemine, kuid teine osa on püüda saada võimalikult palju teavet selle haiguse riski kohta. Väike protsent MCL-i juhtudest on hullem; teised käituvad agressiivsemalt. MCL on levinud lümfisõlmedest kaugemale, mõjutades diagnoosi ajal põrna, luuüdi ja väljaspool lümfisüsteemi asuvaid elundeid, näiteks maksa või seedetrakti piirkondi.
MCL-i staadiumi kindlaksmääramisel ja ravile vaatamisel koondatakse terve hulk teavet, et prognoosida võimalikku haiguse kulgu ja kaaluda sobivaid ravivõimalusi. Teie vanus ja üldine tervis, kasvaja suurus, laktaatdehüdrogenaasi ensüümi sisaldus ja muud tegurid võivad raviotsust mõjutada.
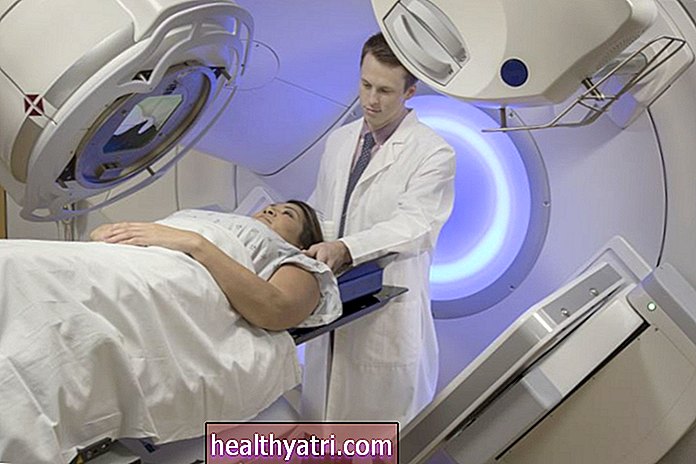
Ravi ootuses võib teha muid katseid; näiteks enne intensiivravi võib olla tehtud südame- ja kopsuproovid, et veenduda, et selline ravi oleks soovitatav.
Ravi
Äsja diagnoositud MCL-i jaoks on saadaval mitmeid erinevaid ravivõimalusi. Teie jaoks õiged sõltuvad teie haigusest, eesmärkidest ja individuaalsetest oludest. Sageli liigitatakse ravirežiim agressiivseks või vähem agressiivseks raviks.
Esimese rea ravi
Agressiivse ravi näited hõlmavad remissiooni esilekutsumiseks järgmist:
- RDHA (rituksimab, deksametasoon, tsütarabiin) + plaatina (karboplatiin, tsisplatiin või oksaliplatiin)
- Vahelduv RCHOP / RDHAP (rituksimab, tsüklofosfamiid, doksorubitsiin, vinkristiin, prednisoon) / (rituksimab, deksametasoon, tsütarabiin, tsisplatiin)
- NORDIC-režiim (annusega intensiivistatud induktsioonimmunoteraapia rituksimabi + tsüklofosfamiidi, vinkristiini, doksorubitsiini, prednisooni [maxi-CHOP]) vaheldumisi rituksimabi + suurtes annustes tsütarabiiniga)
Noored MCL-iga patsiendid saavad tavaliselt agressiivset, intensiivset kemoteraapiat tsütarabiini suurtes annustes ja seejärel tüvirakkude siirdamist. Allogeense tüvirakkude siirdamine on võimalus esmase remissiooni või taastumise ajal.
Vähem agressiivsed esimese rea ravinäited võivad hõlmata järgmist:
- Bendamustiin + rituksimab
- VR-CAP (bortesomiib, rituksimab, tsüklofosfamiid, doksorubitsiin ja prednisoon)
- RCHOP
Säilitusravi võib järgida esimese rea režiimi. Rituksimab iga kaheksa nädala tagant on üks sellistest raviskeemidest, mille kasulikkust praegu hinnatakse.
Kui pahaloomulise kasvaja analüüs näitab teatud mutatsioonide olemasolu, näiteks TP53 mutatsioonid, eelistavad arstid nende patsientide jaoks rohkem uurimisviise, näiteks kliinilisi uuringuid.
Teise rea ravi
Kas pärast seitsmeaastast remissiooni või pärast vaid kolme aastat pärast vähem agressiivset esmast ravi on teise valiku raviks palju võimalusi. Teadlased üritavad endiselt välja selgitada, millistest võib olla kõige parem alustada ja kuidas neid järjestada. Näited hõlmavad järgmist:
- Acalabrutiniib
- Ibrutiniib ± rituksimab
- Lenalidomiid ± rituksimab
- Venetoklaks
- Bendamustiin ± rituksimab (kui seda ei ole varem antud)
- Bortezomiib ± rituksimab
Teise rea ravi valik sõltub sellistest teguritest nagu see, millist skeemi esmajärjekorras manustati, kui kaua remissioon selle esmase raviga kestis, MCL-iga inimese individuaalsed omadused (vanus, üldine tervislik seisund, muud terviseseisundid) ja isiku MCL (suurem risk vs madalam risk), samuti isiklikud eelistused ja kindlustusstaatus / majanduslikud probleemid.
Sõna Verywellist
Üks olulisemaid asju, mida MCL-i puhul meeles pidada, on see, et teie MCL ei ole sama mis kellegi teise MCL ja et te pole statistika. See tähendab, et erinevatel inimestel on selle haigusega väga erinevad kogemused.
Mõned MCL-i vormid, näiteks blastoidvariant, on äärmiselt agressiivsed ja neid ravitakse sellisena. Teised vormid käituvad pigem nagu krooniline lümfotsütaarne leukeemia, verevähk, millega enamik inimesi "sureb, mitte ei sure". Kahjuks on viimane rühm olnud MCL-i puhul pigem erand kui reegel. Kuid levinumate B-rakuliste lümfoomide ravis saavutatakse edusamme rekordilise kiirusega ja tõenäoliselt saavad nendest läbimurretest kasu ka MCL-iga inimesed.















.jpg)







