Varicella zoster viirus (VZV) on paljude valulike terviseseisundite keskmes. Esialgu põhjustab see lihtsalt tuulerõugeid. Tavaliselt, kuigi viirus ei kao lööbe vaibumisel. Selle asemel peitub viirus peidus, varitsedes seljaaju lähedal asuvaid ganglionilisi närvirakke, oodates võimalust uuesti ilmuda.
Vöötohatis on üks tuntumaid viise, kuidas VZV naaseb kahele ringile. Viirus hiilib mööda ühte konkreetset närvi innerveeritud nahka, põhjustades piinavat löövet. Isegi pärast lööbe kadumist võib valu püsida nn postherpeetilises neuralgias.
Vöötohatis on suhteliselt tuntud, kuid VZV võib mõnikord põhjustada vaskuliiti, meningoentsefaliiti, müelopaatiat, võrkkesta nekroosi, vaskulopaatiat või Ramsay Hunti sündroomi. Kõik need häired võivad tekkida ilma lööbeta või mitu kuud pärast löövet. Tavalised laborihinnangud, näiteks VZV DNA või ebanormaalsete rakkude esinemine tserebrospinaalvedelikus (CSF), on abiks, kui need on olemas, kuid haigus võib tekkida ka siis, kui need leiud puuduvad. Isegi kui kliiniliselt kahtlustatakse, võib VZV põhjustatud neuroloogiliste haiguste ravi olla keeruline.
South_agency / Getty Images
Vöötohatis
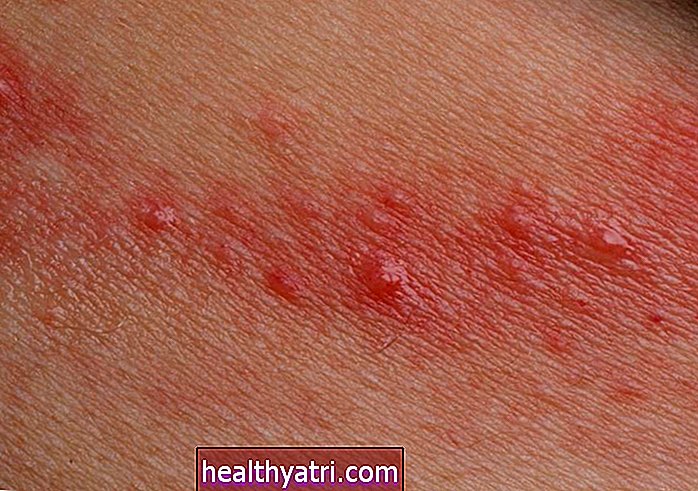
Herpes zoster, mida nimetatakse ka vöötohatiseks, on üks VZV-nakkuse kõige laialdasemalt tunnustatud vorme. Kuna sellel on iseloomulik lööve, ei pea mõned inimesed seda neuroloogiliseks häireks. Lööve levib aga üle nn dermatomaalse jaotuse, mis tähendab ühe konkreetse närvijuure innerveeritud nahapiirkonda. Selle põhjuseks on see, et see närvijuur ehk ganglion jäi viiruse seisma, kuni tal oli võimalus uuesti aktiveeruda. Tegelikult võib magnetresonantstomograafia (MRI) näidata mõjutatud ganglioni tugevnemist. Häire on väga valus. Ravi toimub valatsükloviiriga umbes seitse päeva.
Postherpeetiline neuralgia
Postherpeetiline neuralgia toob veelgi esile asjaolu, et herpes zoster on põhimõtteliselt neuroloogiline haigus. Isegi pärast lööbe kadumist võib selle dermatoomi valu püsida. Kui see kestab kauem kui kolm kuud, saab diagnoosida postherpeetilise neuralgia (PHN). Kõige olulisem PHN-i riskifaktor on vanus, üle 30 protsendi üle 60-aastastest vöötohatisest areneb PHN. Haigus võib olla tingitud püsivast viirusnakkusest tingitud kroonilisest põletikust, kuna kroonilisi põletikulisi rakke on leitud kuni kaheaastase PHN-ga inimestel ning paljude PHN-iga patsientide veres leidub VZV DNA-d ja valke. Mõned patsiendid on intensiivse viirusevastase raviga paranenud, ehkki toidu- ja ravimiamet (FDA) ei ole IV-atsükloviiriga ravimist heaks kiitnud ja vaja on hästi kavandatud kliinilisi uuringuid. PHN-i valu kontrollimine võib olla väga keeruline. Tritsüklilised antidepressandid, gabapentiini, pregabaliini või lidokaiini plaastrid on tavaliselt ravi esimene rida, millele järgnevad teise või kolmanda liini ravina opioidid, tramadool või kapsaitsiin. Ravi kombinatsioon võib olla efektiivsem. Samuti võib leevendust pakkuda perkutaanne perifeerse närvivälja stimulatsioon, milles stimuleerivad elektroodid on paigutatud kõige suurema valu piirkonda.
Zoster Sine Herpete
Põhimõtteliselt peetakse "zoster sine herpete" postherpeetiliseks neuralgiaks, kuid alustuseks ei olnud kunagi ühtegi vesikulaarset löövet (herpete). Haigust saab tuvastada CSF-i antikehade abil. Ka radikulaarse valu muud põhjused, nagu diabeetiline radikulopaatia või närvide takistamine, tuleb välistada neurokujutiste uuringutega. Ravi hõlmab suurtes annustes atsükloviiri, valu ravitakse sarnaselt PHN-ile.
Võrkkesta nekroos
Silma nakatamine VZV-ga võib põhjustada võrkkesta progresseeruvat rakusurma. See põhjustab valu silma lähedal, samuti hägune nägemine. Kõigepealt kaob perifeerne nägemine. Kui arst teeb fundoskoopilise uuringu, võivad nad näha võrkkesta verejooksu ja valgenemist. Võrkkesta nekroosi võivad põhjustada ka muud viirused, näiteks HSV ja tsütomegaloviirus. Tavaliselt juhtub see AIDS-i põdevatel patsientidel, kelle T-rakkude arv on väga madal (<10 rakku / mm ^ 3). Ravi toimub tavaliselt IV atsükloviiriga, samuti steroidide ja aspiriiniga. Efektiivsed on olnud ka viirusevastaste ainete intravitreaalsed süstid.
Meningoentsefaliit
Mõiste meningoentsefaliit viitab aju ja ümbritsevate kudede põletikule. See võib põhjustada peavalu, kognitiivseid muutusi ja fokaalseid neuroloogilisi sümptomeid või märke nagu rääkimisraskused või nõrkus ühel kehapoolel. See kõik võib juhtuda ka ilma märgulööbeta. MRI võib näidata aju ümbritsevate kudede paranemist ja nimme punktsioon võib näidata tserebrospinaalvedelikus VZV-vastaseid IgG ja IgM antikehi või VZV DNA-d. Ravi toimub suures annuses intravenoosse atsükloviiriga kolm korda päevas 10 kuni 14 päeva.
Müelopaatia
Müelopaatia tähendab seljaaju kahjustusi. See võib põhjustada jalgade progresseeruvat nõrkust, samuti põie ja soole tuimust või uriinipidamatust. MRI võib näidata seljaaju suurt kahjustust või insulti. Tserebrospinaalvedeliku uuringud võivad näidata samu tulemusi, mida oodatakse VZV meningoentsefaliidi korral koos anti-VZV antikehade või VZV DNA-ga. Nagu VZV meningoentsefaliidi puhul, ravitakse intravenoosse atsükloviiriga suurtes annustes.
Vaskulopaatia
VZV võib mõjutada aju ja närvisüsteemi veresooni, põhjustades verevoolu vähenemisest põhjustatud keerulisi sümptomeid.See võib põhjustada peavalu, kognitiivseid muutusi ning fokaalseid neuroloogilisi tunnuseid ja sümptomeid. MRI näitab kahjustusi peamiselt halli-valge ristmiku lähedal, tavaliselt sügaval ajus. Mõnikord võib VZV suunata ajalist arterit, mille tulemuseks on ajaline arteriit koos nägemise kaotuse ja silmalähedase valuga. CSF-i uuringud on sarnased meningoentsefaliidi või müelopaatia uuringutega ning ravi hõlmab suurtes annustes IV atsükloviiri.
Ramsay Hunti sündroom
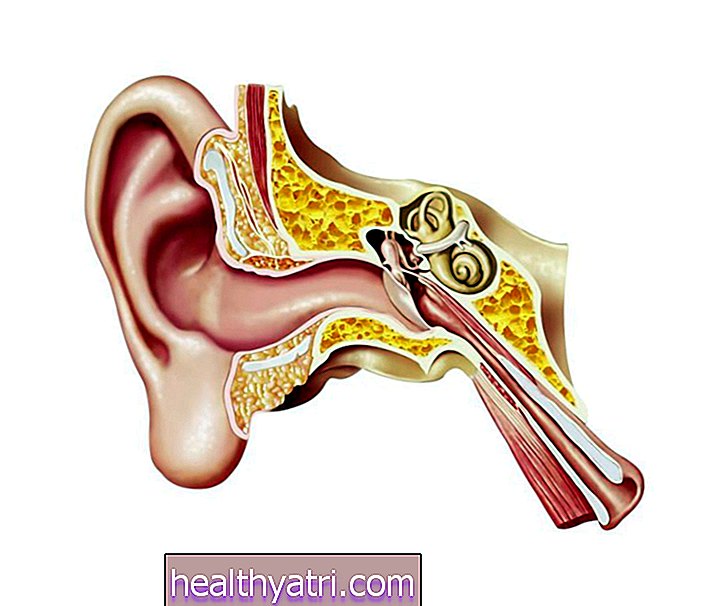
Lisaks selgroo ümber asuvatele seljajuure ganglionidele võib VZV olla varjatud ka koljunärvide ganglionides. Kui viirus taasaktiveerub kraniaalnärvi ganglionides, võib see põhjustada eristavaid sümptomeid, mida nimetatakse Ramsay Hunti sündroomiks, mis võib põhjustada Belli halvatusega sarnanevat näonõrkust, samuti mitmeid muid sümptomeid. Ramsay Hunti klassikaline märk on vesikulaarne lööve kõrva membraanis
Zosteriga seotud haiguste ennetamine
VZV on latentne kuni 90% inimestest. VZV taasaktiveerimise immuunsuse suurendamiseks võeti kasutusele VZV vaktsiin 2006. aastal. Vaktsiini soovitatakse praegu immunokompetentsetele üle 60-aastastele isikutele, kui hiljuti pole zosteri ajalugu esinenud. Vaatamata efektiivsusele on vaktsiin alakasutatud ning täheldatud on ka erinevusi rassi ja rahvuse põhjal.