Müelofibroos, tuntud ka kui agnogeenne müeloidne metaplaasia, on haruldane haigus, mis põhjustab luuüdis progresseeruvaid arme (fibroosi), põhjustades ebanormaalset vererakkude arvu ja muid tõsiseid tüsistusi. Mõnel haigusega inimesel ei pruugi olla sümptomeid või nad vajavad viivitamatut ravi. Teistel on agressiivne haigus ja neil tekib raske aneemia, maksa düsfunktsioon ja põrna suurenemine. Müelofibroosi saab diagnoosida vereanalüüside ja luuüdi biopsia abil. Ainus teadaolev ravi on tüvirakkude siirdamine.
Rafe Swan / Getty ImagesMüelofibroosi tüübid
Müelofibroos liigitatakse müeloproliferatiivseks neoplasmaks - häirete rühmaks, mida iseloomustab vähemalt ühte tüüpi vererakkude ületootmine. Neoplasm viitab kudede ebanormaalsele, liigsele kasvule, mis on iseloomulik nii vähi- kui ka healoomulistele kasvajatele.
Müelofibroos ei ole tehniliselt "vähk", vaid see, mis võib põhjustada teatud verevähki nagu leukeemia. Müelofibroosi võib põhjustada ka teatud vähk.
Müelofibroos on keeruline haigus, mida võib klassifitseerida kas primaarseks või sekundaarseks neoplasmaks.
- Primaarne müelofibroos on haiguse vorm, mis areneb spontaanselt luuüdis. Seda nimetatakse sageli primaarseks idiopaatiliseks müelofibroosiks (idiopaatiline tähendab "teadmata päritolu").
- Sekundaarne müelofibroos on tüüp, mille korral luuüdis toimuvad muutused põhjustavad muu haigus või seisund. Sellisena peetakse müelofibroosi esmaseks põhjuseks sekundaarsena.
Sümptomid
Müelofibroos põhjustab luuüdi järkjärgulist ebaõnnestumist, kahjustades selle võimet toota punaseid vereliblesid (vastutavad hapniku transportimise ja jäätmete eemaldamise eest kehast), valgeid vereliblesid (vastutavad immuunkaitse eest) ja trombotsüüte (vastutavad hüübimise eest).
Kui see juhtub, on teistes kehaorganites olevad vererakud sunnitud üle võtma, tekitades elunditele liigset koormust ja põhjustades nende turset.
Müelofibroosi tavaliste sümptomite hulka kuuluvad:
- Väsimus ja nõrkus
- Õhupuudus
- Ebatervislik kahvatu välimus
- Kõhu turse ja hellus
- Luuvalu
- Lihtne verevalumid ja verejooks
- Söögiisu ja kehakaalu kaotus
- Suurenenud nakkusoht, sealhulgas kopsupõletik
- Naha sõlmed (naha müelofibroos)
- Podagra
20% -l müelofibroosiga inimestest ei esine mingeid sümptomeid. Neil, kellel seda esineb, võib tekkida aneemia (madal punavereliblede arv), leukopeenia (madalate valgete vereliblede arv), trombotsütopeenia (madal vereliistakute arv), splenomegaalia (suurenenud põrn) ja hepatomegaalia (maksa suurenemine).
Tüsistused
Kui haigus progresseerub ja hakkab mõjutama mitut organit, võib see põhjustada tõsiseid tüsistusi, sealhulgas:
- Verejooksu tüsistused, sealhulgas söögitoru veenilaiendid
- Kasvajate moodustumine väljaspool luuüdi
- Portaali hüpertensioon (maksa vererõhu tõus)
- Äge müeloidleukeemia (AML)
Põhjused
Müelofibroos on seotud luuüdi hemopoeetiliste (verd moodustavate) rakkude geneetiliste mutatsioonidega. Miks need mutatsioonid tekivad, pole täielikult mõistetav, kuid kui need juhtuvad, võivad need kanduda uutesse vererakkudesse. Aja jooksul võib muteerunud rakkude paljunemine ületada luuüdi võimet toota terveid vererakke.
Müelofibroosiga kõige tihedamalt seotud mutatsioonid hõlmavad JAK2, CALR või MPL geeni. Ligikaudu 90% juhtudest hõlmab vähemalt ühte neist mutatsioonidest, samas kui 10% -l neist mutatsioonidest pole ühtegi.
JAK2 V617F mutatsioon on kõige tavalisem geenimutatsioon ja võib iseenesest käivitada müelofibroosi arengu.
Riskitegurid
Nii primaarse kui ka sekundaarse müelofibroosiga seotud teadaolevad riskitegurid on järgmised:
- Müeloproliferatiivse haiguse perekonna ajalugu
- Juudi päritolu
- Vanem vanus
- Teatud autoimmuunsed seisundid, eriti Crohni tõbi
Sekundaarne müelofibroos on lisaks seotud teiste haiguste või seisunditega, mis mõjutavad otseselt või kaudselt luuüdi, sealhulgas:
- Metastaatilised vähid (vähid, mis levivad teistest kehaosadest luuüdisse)
- Polütsüteemia vera (verevähi tüüp, mis põhjustab vererakkude ületootmist)
- Hodgkini ja mitte-Hodgkini lümfoom (lümfisüsteemi vähk)
- Hulgimüeloomid (vererakud, mis mõjutavad plasmarakke)
- Äge leukeemia (leukotsüüte mõjutav verevähk)
- Krooniline müeloidleukeemia (luuüdi vähk)
- Kokkupuude teatud kemikaalidega, näiteks benseen või nafta
- Kiirgusega kokkupuude
Diagnoos
Kui arst kahtlustab, et teil võib olla müelofibroos, algab diagnoos tavaliselt teie haigusloo (sh riskifaktorite) ülevaatamise ja füüsilise eksamiga, et kontrollida maksa või põrna suurenemist või ebanormaalseid nahasõlme.
Vere- ja pildianalüüsid on tõenäoliselt järgmised sammud müelofibroosi diagnoosimiseks. Vereanalüüsi paneel sisaldab tõenäoliselt järgmist:
- Täielik vereanalüüs (CBC), et teha kindlaks, kas vererakkude tüübid on suured või madalad
- Perifeerse vere määrimine ebanormaalse kujuga vererakkude otsimiseks
- Geneetilised testid, et kontrollida iseloomulikke geenimutatsioone
Kujutistestid, nagu röntgen, kompuutertomograafia (CT) või magnetresonantstomograafia (MRI), võivad aidata tuvastada müelofibroosiga tavalist elundi suurenemist, veresoonte paisumist või luu ebanormaalset kõvenemist (osteoskleroos).
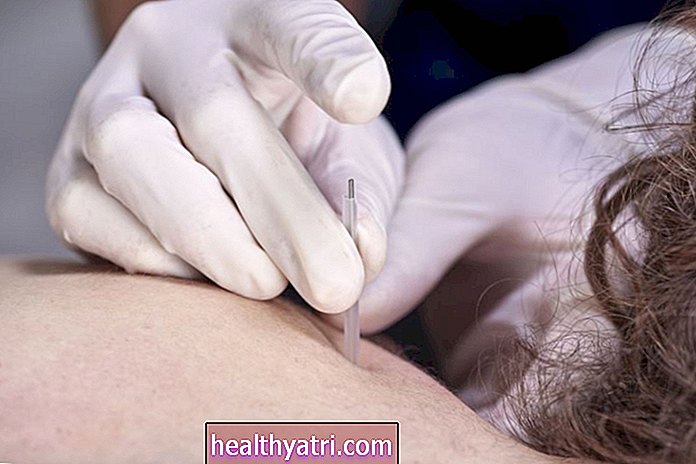
Luuüdi biopsiat kasutatakse regulaarselt luuüdis iseloomulike muutuste kindlakstegemiseks ja haiguse staadiumi tõstmiseks. See hõlmab pika nõela sisestamist luu keskele, et ekstraheerida luuüdi proov. Luuüdi biopsia on mõõdukalt invasiivne protseduur, mida saab läbi viia ambulatoorselt kohaliku tuimestusega.
Diferentsiaaldiagnoosid
Õige diagnoosi tagamiseks välistab arst teie sümptomite muud võimalikud põhjused (viidatud diferentsiaaldiagnoosile). Peamised neist on muud klassikalised kroonilised müeloproliferatiivsed neoplasmid, sealhulgas:
- Krooniline müeloidleukeemia
- Polütsüteemia vera
- Oluline trombotsüteemia
- Krooniline neutrofiilne leukeemia
- Krooniline eosinofiilne leukeemia
Nende haiguste diagnoosimine ei tähenda tingimata müelofibroosi puudumist. Mõnel juhul võib müelofibroos olla seotud haiguse suhtes sekundaarne, eriti polütsüteemia vera ja essentsiaalse trombotsüteemia korral.
Ravi
See keskendub peamiselt sümptomite leevendamisele, vererakkude arvu parandamisele ja tüsistuste ennetamisele. Müelofiroosi võimalik ravi on luuüdi / tüvirakkude siirdamine.
Raviotsused juhinduvad lõpuks:
- Kas teil on sümptomeid või mitte
- Teie vanus ja üldine tervislik seisund
- Teie konkreetse juhtumiga seotud riskid
Kui teil pole sümptomeid ja teil on madal komplikatsioonide risk, peate võib-olla ainult regulaarselt jälgima, et näha, kas haigus progresseerub. Muud ravi ei pruugi vaja minna.
Kui teil on sümptomaatiline sümptom, keskendutakse tõsise aneemia ja splenomegaalia ravile. Kui teie sümptomid on tõsised, võib soovitada luuüdi siirdamist.
Aneemia ravi
Aneemia on seisund, mille korral teil pole piisavalt tervislikke punaseid vereliblesid, et kanda organismi kudedesse piisavalt hapnikku. See on müelofibroosi üks levinumaid tunnuseid ja seda saab ravida või vältida järgmiste sekkumistega:
- Vereülekandeid kasutatakse raske aneemia raviks ja neid manustatakse sageli perioodiliselt raske müelofibroosiga inimestele. Neerude korral võib välja kirjutada aneemiavastaseid ravimeid nagu Epogen (alfaepoetiin). Samuti võib aidata rauarikas dieet koos raua, folaadi ja B12-vitamiini toidulisanditega.
- Androgeenravi hõlmab punaste vereliblede tootmise stimuleerimiseks sünteetiliste meessuguhormoonide nagu Danocrine (danasool) süstimist. Androgeenravi võib naistel põhjustada maskuliniseerivat toimet ja pikaajalisel kasutamisel suurendada maksakahjustuste riski.
- Glükokortikoidid on steroidravimite tüübid, mis vähendavad süsteemset põletikku ja võivad parandada punaste vereliblede arvu. Prednisoon on kõige sagedamini välja kirjutatud steroid, kuid tuleb märkida, et selle pikaajaline kasutamine võib põhjustada katarakti ja suurenenud nakkusohtu.
- Immuunsust moduleerivad ravimid nagu Thalomid (talidomiid), Revlimid (lenalidomiid) ja Pomalyst (pomalidomiid) võivad aidata suurendada punaste vereliblede arvu, vähendades samas põrna suurenemist.
Talidomiidi hoiatus
Reproduktiivses eas naised ei tohiks seda ravimit kunagi võtta, kuna see põhjustab teadaolevalt tõsiseid sünnidefekte.
Splenomegaalia ravi
Müelofibroosi korral on põrn see organ, mida luuüdi puudulikkus kõige enam mõjutab, kuna sellel on suur hemopoeetiliste rakkude kontsentratsioon. Müelofibroosiga seotud splenomegaalia raviks on mitu võimalust:
- Keemiaravi ravimeid, nagu hüdroksüuurea ja kladribiin, kasutatakse splenomegaalia esmavaliku ravis sageli turse ja valu vähendamiseks.
- Jakafi (ruksolitiniib) on keemiaravi, mis on suunatud müelofibroosiga kõige sagedamini seotud JAKS-i mutatsioonidele. Jakafi võib mõnel põhjustada iiveldust, kõhulahtisust, maksapõletikku, trombotsüütide arvu vähenemist ja kolesterooli tõusu.
- Splenektoomiat - põrna kirurgilist eemaldamist - võib soovitada, kui põrn muutub nii suureks, et põhjustab valu ja suurendab tüsistuste riski. Kuigi mis tahes operatsiooniga on seotud riskid, ei mõjuta põrna eemaldamine tavaliselt eluiga ega elukvaliteeti.
- Kiiritusravi võib kaaluda, kui põrna eemaldamine pole võimalus. Kõrvaltoimete hulka võivad kuuluda iiveldus, kõhulahtisus, väsimus, isutus, nahalööve ja juuste väljalangemine (tavaliselt ajutine).
Tüvirakkude siirdamine
Luuüdi siirdamine, mida nimetatakse ka tüvirakkude siirdamiseks, on protseduur, mida kasutatakse haigestunud luuüdi asendamiseks terve luu tüvirakkudega. Müelofibroosi korral nimetatakse protseduuri allogeenseks tüvirakkude siirdamiseks (see tähendab, et vaja on doonorit).
Luuüdi siirdamine võib ravida müelofibroosi, kuid sellega kaasneb ka suur eluohtlike kõrvaltoimete oht. See hõlmab siiriku-peremeesorganismi haigust, mille korral siirdatud rakud ründavad terveid kudesid.
Enne siirdamist läbite konditsioneeriva ravi (mis hõlmab kas kemoteraapiat või kiiritusravi), et hävitada kõik haiged luuüdi. Seejärel saate ühilduvalt doonorilt tüvirakkude intravenoosse (IV) infusiooni. Konditsioneer aitab vähendada tõrjumise riski, pärssides immuunsüsteemi, kuid seab ka suure nakkusohu.
Nende riskide tõttu on vaja põhjalikku hindamist, et teha kindlaks, kas olete tüvirakkude siirdamise jaoks hea kandidaat.
Prognoos
Praeguse tõendusmaterjali põhjal on müelofibroosiga inimeste keskmine ellujäämisaeg diagnoosimise hetkest 3,5 kuni 5,5 aastat. See ei tähenda siiski, et teil võib olla ainult kolm kuni viis aastat elada kui diagnoositakse müelofibroos.
Müelofibroosiga inimeste hinnangulist elulemust mängivad paljud tegurid. Näiteks diagnoosimine enne 55. aastat suurendab teie keskmise elulemuse 11 aastani. Mõned inimesed elavad isegi kauem.
Muude tegurite hulgas, mis võivad elulemust pikendada, on:
- Olles diagnoosimise ajal alla 65-aastane
- Hemoglobiini arv on üle 10 grammi detsiliitri kohta (g / dl)
- Valgete vereliblede arv alla 30 000 mikroliitri (ml) kohta
Sümptomite raskusaste (sealhulgas põrna suurenemine, palavik, öine higistamine ja kaalulangus) mängib rolli ka ellujäämisajas.
Toimetulek
Elamine mis tahes potentsiaalselt eluohtliku haigusega võib olla stressirohke. Kui teil või lähedasel diagnoositakse müelofibroos, on parim viis soovitatud raviga toimetulekuks ja selle toetamiseks tervislikuks jäämine.
Müeloproliferatiivsete kasvajatega inimesi toetav mittetulundusühing MPN Coalition soovitab süüa tervislikult Vahemere dieeti. See hõlmab või asendamist tervislike õlidega ja punase liha piiramist üks või kaks korda kuus.
Kuna müelofibroos võib nõrgestada immuunsust, on oluline vältida nakkust:
- Regulaarselt käsi pesema
- Vältige külmetuse, gripi või muude nakkushaigustega inimesi
- Puu- ja köögiviljade pesemine
- Toore liha, kala, munade või pastöriseerimata piima vältimine
Samuti on oluline leida tuge perelt, sõpradelt ja oma meditsiinimeeskonnalt ning otsida abi terapeudilt või psühhiaatrilt, kui teil on tekkinud sügav depressioon või ärevus. Regulaarne treenimine aitab lisaks füüsilisele kasule ka meeleolu tõsta ja parandab und.
Samuti aitab see jõuda tugirühmadeni, et suhelda teistega, kellel on müelofibroos, kes saavad pakkuda tuge, näpunäiteid ja professionaalseid suuniseid. Veebipõhiseid tugigruppe leiate Facebookist ja mittetulundusliku MPN Research Foundationi kaudu.
Sõna Verywellist
Seni on esmase müelofibroosiga inimeste ellujäämisaeg nende sümptomite ja vere kõrvalekalletega tihedamalt seotud kui ükski ravi- või ravimeetod.
Sellisena tuleb haigust ravida individuaalselt, kaaludes võimalikke eeliseid ja riske haiguse igas etapis. Kui te pole kindel soovitatud ravi osas või ei usu, et teid ravitakse piisavalt agressiivselt, ärge kartke küsida teist arvamust müeloproliferatiivsetele neoplasmidele spetsialiseerunud kvalifitseeritud hematoloogilt või onkoloogilt.





.jpg)