Käärsoolevähi 3. etapp on haiguse staadium, kui kasvaja on levinud käärsoole vooderist kaugemale lähedal asuvatesse lümfisõlmedesse. Kuigi lümfisõlmed sisaldavad vähirakke, ei ole haigus veel kaugetesse elunditesse levinud.
Raviga võib paljud käärsoolevähid olla remissioonis, see tähendab, et vähi tunnused ja sümptomid on kadunud, mõnel juhul igaveseks. Muul ajal võib remissioon olla osaline ja ravi kasutatakse haiguse progresseerumise aeglustamiseks, inimese prognoosi parandamiseks ja elulemuse pikendamiseks.
Paranenud ravimeetodite ja raviprotokollide abil elavad käärsoolevähiga 3. staadiumis inimesed kauem kui kunagi varem, seitsmest kümnest elab vähemalt viis aastat ja sageli kauem.
peterschreiber.media / Getty Images
Sümptomid
Kui 1. ja 2. staadiumi käärsoolevähiga inimestel ei esine sageli haigusnähte, siis 3. staadiumiga inimestel tekivad tõenäolisemalt ilmsed sümptomid. See ei ole alati nii ja sõltub suuresti kasvaja suurusest ja asukohast.
Mõnel juhul võib kasvaja põhjustada soolte läbipääsu kitsenemist, kuna ümbritsevad kuded hakkavad kokku tõmbuma (mis viib kitsendusteni) ja kasvaja ise võtab üha enam siseruumi (mis viib obstruktsioonini).
Samal ajal võib verejooks, mis võib 1. ja 2. staadiumi korral olla kerge, tugevneda, kui kasvaja murrab läbi jämesoole piirid ja tungib lähedal asuvatesse lümfisõlmedesse ja kudedesse. Mõnel juhul on verejooks nähtav ja mõnel juhul võib seda kinnitada ainult testimisega.
Sage
Uuringute kohaselt tekivad ainult umbes 50% käärsoolevähiga inimestest haiguse äratuntavad tunnused ja sümptomid. Käärsoolevähi 3. astme tavalised on:
- Kõhuvalu või krambid
- Puhitus ja gaas
- Pärasoole verejooks
- Veri väljaheites
- Väsimus: verekaotuse ja aneemia tekkimise tõttu
- Kõhukinnisus: osalise soole obstruktsiooni tõttu
- Kõhulahtisus: vedeliku kogunemise tõttu takistuse taga
- Kitsad või lindilaadsed väljaheited: Põhjustatud soolestiku kitsenemisest
- Iiveldus ja oksendamine: Põhjuseks on vedelike, tahkete ainete ja gaaside jämesoole kinnijäämine
- Söögiisu kaotus: sageli püsiva iivelduse, kõhuvalu või varajase täiskõhutunde tõttu
- Tahtmatu kaalulangus
Kõhulahtisuse ja kõhukinnisuse vahele ei ole harvad juhud, kus soolte väljaheitmise võimetus annab järsku plahvatusohtlikule vesisele väljaheitele, millele järgneb teine kõhukinnisuse periood.
Haruldane
Käärsoolevähki on erinevat tüüpi, mõned neist on levinud (näiteks adenokartsinoom) ja teised harva. Need vähem levinud tüübid võivad mõnikord avalduda selgelt väljendunud sümptomitega. Nende hulgas:
- Mutinoosne adenokartsinoom: vähem levinud adenokartsinoomi vorm, mis mõjutab lima tootvaid rakke, seda iseloomustab rohke lima sekretsioon, mis on väljaheites nähtav.
- Seedetrakti strooma kasvajad (GIST): see seisund mõjutab käärsoole seina rakke ja võib mõnikord avalduda kõhu kõvastunud massiga, mida on tunda.
- Leiomüosarkoom: need mõjutavad käärsoole silelihaseid ja põhjustavad tõenäolisemalt tenesmi (tunne, et peate roojama ka siis, kui sool on tühi).
Teised haruldased käärsoolevähi vormid, nagu sigarõngakartsinoom ja primaarne melanoom, on lihtsalt agressiivsemad ja võivad kiiresti areneda 3. etapist 4. staadiumini, kui neid ei avastata varakult.
Diagnoos
Käärsoolevähi kahtluse korral teeb teie arst testide arvu, alustades füüsilisest läbivaatusest ja haigusloost.
Füüsilise eksami tulemused on tavaliselt mittespetsiifilised, kuid võivad paljastada kõhu hellust, kõhu paisumist (kas hüperaktiivsete või puuduvate soolehelidega), käegakatsutavat massi, fekaalide löövet, märkimisväärset kehakaalu langust ja rektaalse verejooksu tõendeid.
Lisaks sümptomite hindamisele küsib arst teie perekonna vähihaiguse kohta, kas teil on diagnoositud põletikuline soolehaigus (IBD) ja kas teil on muid käärsoolevähi riskitegureid. Nende esialgsete leidude põhjal võidakse tellida muid katseid.
Lab testid
Käärsoolevähi diagnoosimiseks ei ole vere-, uriini- ega kehavedeliku analüüse, kuid need võivad kinnitada haiguse iseloomulikke tunnuseid. Nende hulgas:
- Täielik vereanalüüs (CBC) aitab tuvastada jämesoole verejooksudest põhjustatud rauavaegusaneemiat.
- Fekaalse varjatud vereanalüüsiga (FOBT) saab kontrollida vereproovide olemasolu väljaheites.
- Fekaalide immunokeemiline testimine (FIT) on FOBT-ga sarnane test, mis ei vaja piiratud dieeti.
- Kasvajamarkeri vereanalüüse, nagu kartsinoembrüonaalset antigeeni (CEA), kasutatakse vähktõve korral ülemääraselt toodetud valkude ja muude ainete tuvastamiseks
Maksafunktsiooni teste (LFT) ja neerufunktsiooni teste võib kasutada ka selleks, et teha kindlaks, kas vähk on levinud maksa või neerudesse.
Uuem verepõhine test, mida nimetatakse vedelaks biopsiaks CellMax, on varajases staadiumis käärsoolevähi tuvastamisel efektiivne 84–88% täpsusega. Kuigi FDA ei ole seda veel heaks kiitnud (ja seega pole see kaubanduslikult saadaval), ennustavad mõned, et see võib ühel päeval vähivormide diagnoosimisel pildistamise skaneerida.
Kujutiseuuringud
Enne invasiivsemate protseduuride läbiviimist võib teie arst seedetrakti visualiseerimiseks tellida pildistamine. See hõlmab tavaliselt ühte kahest levinumast testist:
- Kompuutertomograafia (CT): pildistamisuuring, mille käigus mitmed röntgenpildid skaneeritakse käärsoole kolmemõõtmeliste "viilude" loomiseks
- Magnetresonantstomograafia (MRI): kasutab võimsate magnet- ja raadiolainete abil väga detailsete piltide loomiseks, eriti pehmetest kudedest
Kolonoskoopia
Otsesem diagnoosimeetod on kolonoskoopia - ambulatoorne protseduur, mille käigus valgustatud fiiberoptilise kaameraga paindlik ulatus visualiseerib otse jämesoole sisemust videomonitoril.
Kolonoskoopia on suhteliselt mitteinvasiivne ja seda tehakse tavaliselt jälgitava anesteesia all. Ulatus, mida nimetatakse kolonoskoopiks, ei ole mitte ainult võimeline liikuma soolekäigus, vaid võib ka fotosid teha ja koeproove laboris uurimiseks saada.
Enamikku diagnostilisi kolonoskoopiaid saab teha 30–60 minuti jooksul, arvestamata ettevalmistamise ja anesteesia taastumise aega.
Biopsia
Biopsiat peetakse käärsoolevähi diagnoosimise kuldstandardiks. Protseduur, mis eraldab koeproovid laboris uurimiseks, viiakse läbi kolonoskoopia ajal ja see on ainus viis haiguse lõplikuks diagnoosimiseks.
Proovi saamiseks viiakse läbi kolonoskoobi toru spetsiaalsed instrumendid koetükkide pigistamiseks, lõikamiseks või elektriliseks resektsiooniks. Kui proov on saadud, saadetakse see haiguste põhjustele ja tagajärgedele spetsialiseerunud patoloogile.
Vaadates proovi mikroskoobi all (viidatud histopatoloogiale), saab patoloog kinnitada vähirakkude olemasolu ja alustada protsessi, mille käigus vähki iseloomustatakse, etapistatakse ja liigitatakse.
Lavastamine ja hindamine
Astmestamine ja liigitamine on protsessid, mille käigus määratakse vastavalt vähi ulatus ja raskusaste. Testid aitavad koos suunata sobivat ravikuuri ja prognoosida tõenäolist tulemust (viidatud prognoosile).
Vähi staadium
Enamiku tahkete kasvajate, sealhulgas käärsoolevähi staadiumide määramisel kasutatakse lavastussüsteemi, mida nimetatakse Ameerika vähi ühiskomitee (AJCC) loodud pahaloomuliste kasvajate TNM klassifikatsiooniks. TNM-süsteem klassifitseerib vähi staadiumi (progresseerumise) tähtnumbrilise süsteemi alusel:
- T kirjeldab primaarse (algse) kasvaja invasiooni sügavust.
- N kirjeldab vähiga piirkondlike (läheduses asuvate) lümfisõlmede arvu.
- M kirjeldab, kas vähk on metastaseerunud (levinud) kaugematesse elunditesse või mitte.
Igale tähele on lisatud ka numbrid - 0-st kuni 5-ni -, et kirjeldada seotuse astet.
Lavastamise hõlbustamiseks võidakse tellida täiendavad testid - näiteks CT skaneerimine joodipõhiste kontrastainetega, MG koos gadoliniumi kontrastiga või positronemissioontomograafia CT-ga (PET / CT).
Käärsoolevähi 3. staadiumi korral on esmane kasvaja ja piirkondlikult mõjutatud lümfisõlmed positiivsed, kuid metastaaside nähud puuduvad. Etapp jaguneb edasi kolmeks alamrühmaks - etapid 3A, 3B ja 3C - kusjuures iga edasiliikuv täht tähistab haiguse progresseerumist.
Kasvaja klass
Lisaks astmele määrab kasvaja patoloog. Hinne ennustab kasvaja tõenäolist käitumist selle morfoloogia (st rakkude struktuuri ja rakkude rühmade) põhjal.
Liigitamine hõlmab plekke ja muid histoloogilisi meetodeid, et teha kindlaks, kui erinevad vähirakud erinevad normaalsetest rakkudest (viidatud rakkude diferentseerumisele). Need omadused võivad patoloogile tavaliselt öelda, kui agressiivne või meeletu (aeglaselt kasvav) vähk on.
Vähktõve klassid varieeruvad G1-st G4-ni, madalamad väärtused annavad aeglasemad, madala astme kasvajad ja suuremad arvud agressiivsemad, kõrgema astme kasvajad.
Ravi
Käärsoolevähki ravitakse 3. etapis tavaliselt kirurgilise sekkumise, keemiaravi ja mõnel juhul kiiritusraviga. Raviplaan nõuab sageli mitut meditsiinispetsialisti, sealhulgas gastroenteroloogi, kirurgilist onkoloogi, meditsiinilist onkoloogi, kiiritus onkoloogi ja teie üldarsti.
Tavaliselt jälgib meditsiiniline onkoloog vähiravi kõiki tahke ja aitab neid kooskõlastada, samal ajal kui üldarst annab spetsialistidele nõu teie üldise tervise juhtimiseks. Kõik on teie pikaajalise tervise ja heaolu jaoks hädavajalikud.
Lõppkokkuvõttes on ravi eesmärk saavutada remissioon, ideaalis täielik remissioon, kui haiguse kohta pole tõendeid.Isegi kui saavutatakse osaline remissioon, võib ravi aeglustada vähi progresseerumist ja pikendada haigusvaba elulemust.
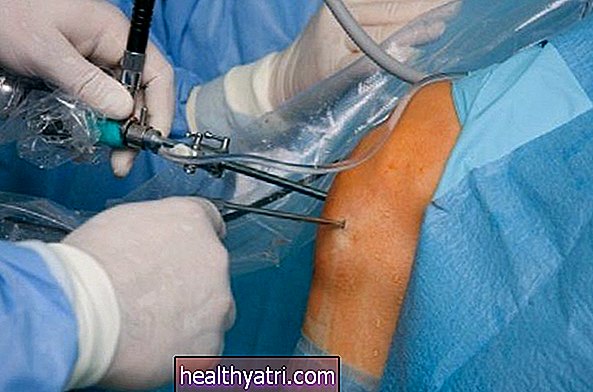
Kirurgia
3. staadiumi käärsoolevähki ravitakse tavaliselt kirurgilise resektsiooniga, mille käigus kirurg eemaldab käärsoole kahjustatud osa. Protseduuriga, mida nimetatakse osaliseks kolektoomiaks või subtotaalseks kolektoomiaks, kaasneb lümfadenektoomia, mille käigus eemaldatakse läheduses olevad lümfisõlmed.
Kolektoomia võib teha laparoskoopiliselt (väikese "lukuaugu" sisselõike ja spetsiaalse kitsa varustusega) või traditsioonilise avatud operatsiooniga. Lõigatud otsad õmmeldakse või klammerdatakse kokku anastomoosiks (kirurgiline kinnitamine).
Üldiselt peetakse lümfadenektoomiat - tuntud ka kui lümfisõlmede dissektsioon - piisavaks, kui eemaldatakse vähemalt 12 lümfisõlme. Eemaldatud lümfisõlmede arv põhineb mitmel teguril, sealhulgas resektsiooni ulatus, kasvaja asukoht ja raskusaste ning patsiendi vanus.
Keemiaravi
Keemiaravi kasutatakse tavaliselt adjuvantravis, see tähendab, et see manustatakse pärast operatsiooni ülejäänud vähirakkude puhastamiseks. 3. astme käärsoolevähiga inimestel kasutatakse kombineeritud keemiaravi mitut vormi:
- FOLFOX: 5-FU (fluorouratsiil), leukovoriini ja oksaliplatiini kombinatsioon, mis manustatakse intravenoosse infusioonina
- FLOX: intravenoosse infusioonina manustatud leukovoriini ja oksaliplatiini kombinatsioon koos 5-FU süstimisega, mis manustatakse korraga ühe (boolus) annusena
- CAPOX: Xeloda (kapetsitabiini) ja oksaliplatiini kombinatsioon
Kaugelearenenud 3. staadiumi kasvajate puhul, mida ei saa kirurgiliselt täielikult eemaldada, võib enne operatsiooni määrata keemiaravi. Ravi, mida nimetatakse neoadjuvantseks raviks, võib aidata kasvajat kahandada, nii et seda on kergem resekteerida.
Hea sooritusseisundiga inimeste jaoks on 3. astme käärsoolevähi kemoteraapia tavaline kuur kuus kuud, mis kestab seitse või kaheksa tsüklit.
Kiiritusravi
Kiirgust võib mõnikord kasutada neoadjuvantravina, tavaliselt koos kemoteraapiaga (edaspidi kemoradiatsioonravi).
Muul ajal võib kiiritust kasutada adjuvantravina, eriti 3C staadiumi kasvajate korral, mis on kinnitatud lähedal asuva elundi külge või millel on positiivsed marginaalid (pärast operatsiooni maha jäänud koed, millel on vähirakud).
Inimestele, kes ei sobi operatsiooniks või kellel on kasvaja mittetoimiv, võib kasvaja kahandamiseks ja kontrollimiseks kasutada kiiritusravi ja / või keemiaravi. Sellistel juhtudel võib kiiritusvorm, mida nimetatakse keha stereotaktiliseks kiiritusraviks (SBRT), anda täpsed kiirguskiired, et tagada kasvaja suurem kontroll.
Prognoos
Käärsoolevähi 3. staadiumi prognoos on viimastel aastakümnetel tohutult paranenud. 1970-ndatest kuni 1990-ndate alguseni käärsoolevähi suremus sisuliselt soikus. 2000-ndate aastate alguseks langes parandatud skriinimismeetodite ja uuemate raviviiside kasutuselevõtu määr üle 2% aastas ja on nüüd peaaegu pool 1990. aastate tasemest.
Isegi parema prognoosi korral on pärasoolevähk Ameerika Ühendriikides levinud vähk neljandal kohal, moodustades igal aastal ligi 150 000 uut diagnoosi ja üle 50 000 surma.
Käärsoolevähi 3. staadiumi prognoosi kajastavad ellujäämismäärad. Neid mõõdetakse tavaliselt viieaastaste intervallidega ja kirjeldatakse nende inimeste osakaaluga, kes elavadvähemalt viis aastat pärast esmast diagnoosi.
Ellujäämise protsent on jagatud kolme etappi. Etapid põhinevad epidemioloogilistel andmetel, mille riiklik vähiinstituut on kogunud seire-, epidemioloogia- ja lõpptulemuse (SEER) programmis ning mis on määratletud järgmiselt:
- Lokaliseeritud: kasvaja piirdub primaarses kohas
- Piirkondlik: kasvaja, mis on levinud piirkondlikesse lümfisõlmedesse
- Kauge: metastaseerunud kasvaja
Definitsiooni järgi peetakse käärsoolevähki 3. staadiumis piirkondlikuks.
Eespool loetletud viie aasta elulemus ei ole kivisse raiutud, vaid annab vaid üldise ülevaate ootustest. Paljud inimesed elavad neist hinnangutest oluliselt üle ja mõnel pole selle haiguse kohta kunagi tõendeid.
Lõpuks põhinevad ellujäämise määrad ainult haiguse ulatusel, olenemata inimese vanusest, tervisest, soost, vähi tüübist või üldisest tervislikust seisundist. Kõik need tegurid võivad positiivselt (või negatiivselt) mõjutada ellujäämisaega.
Toimetulek
Kuigi käärsoolevähi 3. staadiumi diagnoosimine võib olla murettekitav, on oluline meeles pidada, et isegi haigus on kaugele arenenud, on see siiski väga ravitav. Ravi ja taastumise väljakutsetega paremaks toimetulemiseks peate tegema mitmeid asju:
- Harige ennast. Teadmine, mida oodata, aitab mitte ainult vähendada stressi, vaid võimaldab teil täielikult osaleda oma raviotsustes. Ärge kartke esitada küsimusi ega väljendada hirme või muresid. Mida rohkem teate ja mõistate, seda paremad ja teadlikumad on teie valikud.
- Söö sobivalt. Käärsoolevähk ja vähiravi võivad mõjutada teie söögiisu ja põhjustada alatoitumist. Alustage varakult, töötades koos toitumisspetsialistiga, et koostada toitumisstrateegia, sealhulgas kuidas leida toitu, kui teil on iiveldus, söögiisu kaotanud või ei talu tahkeid toite.
- Hoidke aktiivne. Kuigi on oluline palju puhata, aitab sobiv igapäevane treening aidata teil end vähem väsinuna tunda ja suurendada toimetulekuvõimet. Ärge pingutage üle, vaid pidage oma onkoloogiga nõu selle tegevuse taseme ja liikide üle, mida saate mõistlikult teha, sealhulgas kõndimine, ujumine või aiatöö.
- Maandage stressi. Puhkamine ja treenimine võivad kindlasti aidata, kuid võite ka igapäevaselt keskenduda enese ja keha teraapiatele nagu jooga, meditatsioon ja progresseeruv lihaste lõdvestamine (PMR). Kui tunnete tõsist ärevust või depressiooni, küsige oma arstilt abi psühholoogilt või psühhiaatrilt.
- Otsige tuge. Alustage pere ja sõprade tugivõrgustiku loomisest, kes saavad teid emotsionaalselt ja funktsionaalselt aidata (transpordi, lastehoiu, majapidamistööde jms osas). Lähedaste koolitamisel teie haiguse ja ravi kohta saavad nad paremini aru, mida te vajate. Tugigrupid on ka hindamatud ja neid pakuvad vähiravikeskused tavaliselt.
Sõna Verywellist
Käärsoolevähi 3. staadium ei ole sama haigus, mis oli 20 aastat tagasi, ja tulemuste paranemine on peaaegu kindel, kuna uuemad sihipärased ravimeetodid ja immunoteraapiad suurendavad elulemust ja elukvaliteeti isegi kaugelearenenud metastaatilise haigusega patsientidel.
Isegi kui täielikku remissiooni ei saavutata, ärge loobuge lootusest. Kõik käärsoolevähi juhtumid on erinevad, mõned inimesed reageerivad teatud ravimeetoditele kui paremad teised. Lisaks heakskiidetud ravimeetoditele on vaja uurida arvukalt kliinilisi uuringuid, pakkudes võimalikku silda tulevaste ravimeetodite juurde.