Obsessiiv-kompulsiivne häire (OCD) on krooniline vaimse tervise seisund, millega kaasnevad kontrollimatud ja soovimatud mõtted (kinnisideed) ja / või käitumised (sunnid), mis sageli korduvad. OCD on tavaliselt pikaajaline, kuid enamik inimesi reageerib ravile, sealhulgas retseptiravimitele ja psühhoteraapia tehnikatele.
Peter Dazeley / Getty Images
Kinnisideed ja sundmõtted on aeganõudvad ja võivad tekitada märkimisväärset stressi. Mõnel juhul võib OCD häirida igapäevases elus toimimise võimet. Pole teada, mis seda põhjustab, kuid arvatakse, et rolli mängivad mitmed tegurid, sealhulgas geneetika, bioloogia ja stress.
Hinnanguliselt 2,3% USA täiskasvanutest kogeb OCD-d mingil hetkel oma elus. Arvatakse, et naistel on veidi suurem OCD kui meestel.
Retseptiravimid
Tüüp antidepressante, mida nimetatakse selektiivseteks serotoniini tagasihaarde inhibiitoriteks (SSRI-d), on kõige levinum ravim OCD sümptomite leevendamiseks. SSRI-sid kasutatakse traditsiooniliselt depressiooni raviks. Uuringud on näidanud, et need on ka kõige tõhusamad OCD ravimid.
Need ravimid mõjutavad teatud aju neurotransmittereid, täpsemalt serotoniini ja dopamiini. Neurotransmitterid on keemilised käskjalad, mis kannavad signaale aju närvirakkude vahel.
SSRI-d, mis on uurimistöös leidnud OCD-d hästi, hõlmavad järgmist:
- Paxil (paroksetiin)
- Luvox (fluvoksamiin)
- Prozac (fluoksetiin)
- Zoloft (sertraliin)
- Celexa (tsitalopraam)
- Lexapro (estsitalopraam)
Enamik neist ravimitest ravib OCD sümptomeid tõhusalt nii lühi- kui ka pikaajaliselt.
SSRI-sid manustatakse OCD ravis sageli suuremate päevaannustega kui depressiooni ravis. Tööle asumiseks võib kuluda mõni aeg, kaheksa kuni 12 nädalat, ehkki mõned kogemused paranevad varem.
2019. aasta artiklis vaadati üle OCD raviks kasutatavate retseptiravimite uuringud ja leiti, et kuigi SSRI-de pikaajaline manustamine on kõige tõhusam, on paremaid tulemusi, kui SSRI-sid kasutatakse koos selliste ravimeetoditega nagu kognitiivne käitumisteraapia (CBT). A
Esimene OCD raviks kasutati tritsüklilist antidepressanti anafraniili (klomipramiini). See on sama efektiivne või veidi tõhusam kui SSRI-d. Sellel on siiski raskemad kõrvaltoimed ja tavaliselt määratakse see ainult siis, kui SSRI-d ei toimi.
Anafranili kõrvaltoimete hulka kuuluvad unisus, suukuivus, kontsentratsiooni langus ja iiveldus. See võib viia ka kaalutõusuni.
Hiljutised uuringud on näidanud, et teist tüüpi antidepressandid, serotoniini-norepinefriini tagasihaarde inhibiitorid (SNRI), võivad tõhusalt ravida ka OCD sümptomeid. Nende hulka kuuluvad Effexor (venlafaksiin) ja Cymbalta (duloksetiin).
Antipsühhootiline suurendamine
Ligikaudu 40–60% OCD-ga patsientidest ei reageeri, kui nad saavad ravi ainult SSRI-de kaudu. "Vastus" on antud juhul määratletud kui Yale-Browni obsessiiv-kompulsiivse skaala vähenemine 25-35%, mis on test, mis hindab OCD sümptomite raskust.
Kui sümptomid ei parane üleminekul teistele antidepressantidele, siis on tõendeid selle kohta, et antipsühhootiliste ravimite väljakirjutamine võib lisaks antidepressantidele olla mõnel juhul tõhus.
Antipsühhootikumid, mis on osutunud tõhusaks, hõlmavad järgmist:
- Risperdal (risperidoon)
- Abilify (aripiprasool)
2013. aastal läbi viidud topeltpimedate, randomiseeritud, platseebokontrollitud uuringute ülevaates leiti, et märkimisväärne osa neist, kes ei reageerinud serotoniini tagasihaarde inhibiitorite (SRI) ravile, paranesid antipsühhootikumi lisamisega.
Ärge lõpetage ravimite võtmist ilma arstiga nõu pidamata, isegi kui tunnete end paremini. Antidepressantide äkiline peatamine võib põhjustada võõrutusnähte. Teie arst aitab teil annust ohutult vähendada, et teie keha saaks kohaneda.
Teraapia
Põhiline OCD sümptomite raviks kasutatav ravi on kognitiivne käitumisteraapia (CBT). See on psühhoteraapia lähenemisviis, mis aitab patsientidel tuvastada ja muuta väärkohanduvaid mõtteid ja käitumist.
Seda kasutatakse tavaliselt ka psüühikahäirete, näiteks depressiooni ja ärevushäirete raviks, mis on levinud OCD-s.
Raviplaani üle otsustamisel on oluline arvestada teiste vaimse tervise häiretega. Ravi saamine selliste seisundite korral nagu depressioon koos OCD raviga suurendab eduka taastumise võimalust.
Kokkupuute ja reageerimise ennetamine (ERP)
OCD raviks kõige sagedamini kasutatav CBT on kokkupuute ja ravivastuse ennetamise (ERP) ravi. ERP hõlmab teie asetamist olukorda, mis käivitab teie kinnisideed (ekspositsiooni) ja takistab teil seejärel tavapärast tulenevat sundi (reageerimise ennetamine).
Näiteks võib keegi, kelle olukorras, kus nad on määrdunud esemed, vallandada kinnisideemõtted, satub sellesse olukorda ja takistab seejärel käsi pesemast.
Teraapiaseansid võivad hõlmata teie kokkupuudet reaalsete või kujuteldavate olukordadega. Kokkupuude võib hõlmata ka kokkupuudet füüsiliste aistingutega, mis on seotud ärevuse või ebamugavustundega.
CBT, sealhulgas ERP, on loodud OCD efektiivseks raviks. Randomiseeritud platseebokontrollitud uuringute 2019. aasta metaanalüüs näitas, et CBT-d seostati OCD ravimisel olulise paranemisega.
Aastatel 1993–2014 avaldatud uuringute süstemaatiline ülevaade ja metaanalüüs näitasid, et CBT põhjustas OCD-ga patsientide sümptomite olulist paranemist. Samuti jõuti järeldusele, et CBT oli oluliselt parem kui antidepressandid.
Siiski on ravimeetoditel, näiteks ERP-l, mõned puudused. Üks on see, et see nõuab patsiendi sattumist väga stressirohkesse olukorda, kus teda sihikindlalt õhutatakse ärevust tundma.
See võib olla murettekitav nii terapeudile kui ka patsiendile. Mõne uuringu kohaselt katkestab ERP-ravi enneaegselt umbes 25–30% patsientidest.
Alternatiivsed ravimeetodid
OCD-ga on ühendatud mitu neurobioloogilist süsteemi, sealhulgas spetsiifilised aju ahelad, mis on spetsiifilist funktsiooni täitvad närvirajad.
On olemas alternatiivseid ravimeetodeid, mis on suunatud neile süsteemidele neile, kelle OCD ei allu retseptiravimite ja ravimeetodite traditsioonilisele ravile.
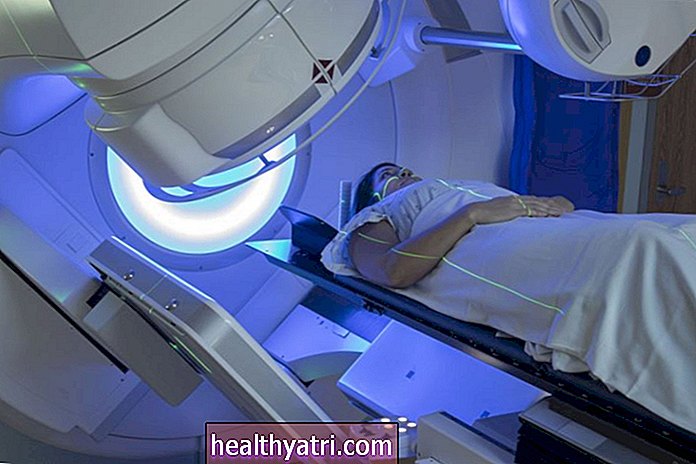
Korduv transkraniaalne magnetiline stimulatsioon (rTMS)
See on mitteinvasiivne ravi, mis kasutab aju aktiveerimiseks magnetvälju. Erinevalt mõnest teisest aju stimulatsiooni ravist saab seda suunata konkreetsetesse aju piirkondadesse.
FDA kiitis OCD raviks rTMS heaks 2018. aastal. See on heaks kiidetud ka depressiooni ja teatud migreeni peavalude raviks.
rTMS hõlmab traadi mähist sisaldava väikese magnetilise seadme asetamist pea vastu aju piirkonna lähedal, millele ravi on suunatud. Lühikesi elektromagnetilisi impulsse manustatakse mähise kaudu, mis stimuleerib selle piirkonna närvirakke. Magnetvälja tugevus on umbes sama kui magnetresonantstomograafia (MRI) skaneerimisel.
Pulsside manustamise ajal võite tunda pea väikest koputamist või koputamist. Pärast ravi võib teil tekkida ka ebamugavust pea küljel, kuhu magnet asetati.
Arvatakse, et see on ohutu ravi ilma tõsiste kõrvaltoimeteta. Kaks ulatuslikku uuringut ravi ohutuse kohta näitasid, et enamik kõrvaltoimeid, nagu peavalu või peanaha ebamugavustunne, olid kerged või mõõdukad ning krampe ei esinenud.
Kuid kuna ravi on suhteliselt uus, pole pikaajalised kõrvaltoimed praegu teada.
Aju sügav stimulatsioon (DBS)
Aju sügav stimulatsioon on invasiivne protseduur, mis hõlmab aju operatsiooni, kus elektroodid implanteeritakse aju osasse, mis arvatakse olevat seotud OCD-ga.
Elektroodide esmakordsel asetamisel olete ärkvel, kuigi te ei tunne midagi, kuna pea tuimastatakse kohaliku tuimastiga. Pärast seda, kui elektroodid on õigesse piirkonda paigutatud, tehakse teile üldanesteesia, et implanteerida teie rinnale patareitoitega stiimuligeneraatorid.
Seejärel antakse elektroodidele pidevalt impulsse. Pole täpselt selge, kuidas DBS töötab, kuid arvatakse, et impulsid aitavad sihitud ajupiirkonda "lähtestada".
Ainult väga väike protsent OCD-d põdevatest inimestest saab seda ravi kasutada. Seda kaalutakse ainult siis, kui sümptomid on äärmiselt tõsised ja kui muudele ravivormidele ei reageerita.
Aastatel 1999 kuni 2014 DBS-i uuringute 2015. aasta metaanalüüsis vaadeldi 116 uuritava andmeid ja leiti, et DBS vähendas oluliselt OCD sümptomeid. Selles jõuti järeldusele, et DBS on tõeline alternatiiv muudele invasiivse kirurgia vormidele raskekujulise OCD korral.
Uuringus märgiti, et enamik avaldatud uuringutest keskendus sümptomite vähendamisele ja tõstis seda esile. Selle ravi järgsete elukvaliteedi muutuste osas oli vaja rohkem uurida.
Transkraniaalne alalisvoolu stimulatsioon (tDCS)
Transkraniaalse alalisvoolu stimulatsiooni (tDCS) korral rakendatakse nõrk, kuid püsiv vool otse peanahale. See on suhteliselt uus ravimeetod, mida alles uuritakse. Siiski on üha rohkem tõendeid selle kohta, et see võib olla efektiivne OCD sümptomite ravimisel neil, kes ei reageeri traditsioonilisele ravile.
Sellel on eeliseid nii rTMS-i kui ka DBS-i ees, kuna see on odavam ravivorm ja kättesaadavam. Sellel on ka madal kõrvaltoime profiil.
Elustiil
OKH ravi saamine hõlmab tavaliselt kvalifitseeritud vaimse tervise praktikut. Kuid mitmed enesehooldusstrateegiad võivad aidata teie sümptomeid.
Need strateegiad võivad toetada teie raviplaani ja aidata vähendada ärevust ja stressi, mis on levinud OCD-ga inimeste seas.
Enesehooldusstrateegiate näited on:
- Tervislik toitumine
- Regulaarne treenimine
- Piisavalt magada
- Tõhusalt toime tulla kergemate haiguste ja seisunditega
Harjutus
On kindlaid tõendeid selle kohta, et aeroobsed treeningud, mida tuntakse ka kui "südameid", võivad parandada meeleolu ja vähendada ärevust. Samuti on tõendeid selle kohta, et aeroobne treening mõjutab OCD konkreetseid sümptomeid.
2019. aastal läbi viidud uuringus, milles osales 55 raviresistentse OCD-ga patsienti, leiti, et aeroobse treeningu tulemusel kasvas positiivne meeleolu oluliselt vähem ning ärevus ja sunnid vähenesid võrreldes iganädalaste terviseõppeseanssidega. Aeroobse treeningu näited on kiire kõndimine, ujumine, jooksmine ja jalgrattasõit.
Stress
Arvatakse, et stress on OCD sümptomite käivitaja. OCD-ga patsiendid teatavad sageli märkimisväärsematest stressirohketest elusündmustest kuudel enne nende sümptomite halvenemist. Arvatakse, et ka stress on seotud OCD arenguga mõnel inimesel, ehkki täpselt pole teada.
Stress võib mõjutada teid ka OCD ravi ajal. Seda seetõttu, et stress või stressisituatsioonides viibimine võib põhjustada kehvade toimetulekustrateegiate kasutamist. Oluline on mõista, kuidas stress teid mõjutab, ja töötada välja head tehnikad sellega toimetulekuks.
Paljud ravitüübid keskenduvad heade toimetulekustrateegiate väljatöötamisele. Need strateegiad aitavad teil paremini toime tulla stressi ja stressisituatsioonidega.
Kui soovite teie või teie lähedane teavet oma piirkonnas asuvate tugi- või raviasutuste kohta, võite helistada ainete kuritarvitamise ja vaimse tervise teenuste administratsiooni (SAMHSA) riiklikule infotelefonile 1-800-662-4357.
Sõna Verywellist
Kui teil on diagnoositud OCD, võib sümptomitega toimetulek olla keeruline, eriti kui need mõjutavad teie igapäevaelu. Oluline on tugiteenuste poole pöördumine kas tugigruppide kaudu või arsti või terapeudiga rääkimine. Pidage meeles, et sümptomite juhtimine on võimalik ja saadaval on tõhusad ravimeetodid.
See võib olla keeruline ka neile, kelle lähedasel on OCD diagnoositud. Kui enamik täiskasvanuid suudab tuvastada oma kinnisideed või sundmõtted, siis enamik lapsi ja mõned täiskasvanud näevad vaeva, et näha nende käitumist tavapärasest erinevana.
Pidage meeles, et OCD on bioloogiline haigus ja et OCD diagnoosiga inimesed ei saa kontrollida kinnisideid ja sundmõtteid, isegi kui nad tunnevad neid liigsetena.



.jpg)

.jpg)

.jpg)



.jpg)